Como hemos mencionado anteriormente es de vital importancia realizar una detección precoz y establecer cuanto antes el diagnóstico de sepsis para poder elegir la estrategia terapéutica más eficaz [1].
Debido a que en el momento actual la nueva definición de los criterios de sepsis se basa en escalas diagnósticas, es de sumo interés que estas escalas sean sencillas y fiables para realizar un diagnóstico precoz. Además, tienen el propósito de estimar de forma rápida la gravedad del paciente para poder centrarnos en aquellos que presenten un mayor compromiso vital [1].
Para ello, en las últimas décadas se han desarrollado sistemas de estratificación de utilidad clínica, que permiten a los pacientes con un proceso patológico clasificarlos en relación al riesgo que tienen de presentar un efecto adverso, así como su potencial para iniciar y responder a un tratamiento.
Estas escalas son muy utilizadas en la práctica clínica habitual. Existen una gran variedad de escalas pronósticas, de ellas las más extendidas son: National Early Warning Score (NEWS), escala SOFA (Sequential Organ Failure Assessment), quick SOFA (qSOFA) y escala LODS (Logistic Organ Dysfunction System) [2].
A continuación, se describirán las cuatro más frecuentemente utilizadas:
Escala SOFA (Sequential Organ Failure Assessment).
La escala SOFA se originó durante el consenso de la European Society of Intensive Care Medicine en 1994, inicialmente se describió como Sepsis related Organ Failure Assesment pero fue revisado en 1996 y 1998 tomando entonces las siglas del significado actual, Sequential Organ Failure Assessment. La escala SOFA mide parámetros sencillos referentes a la función de seis órganos para calcular el grado de fallo orgánico y de esta manera poder establecer el nivel de gravedad [3]. Cada órgano analizado posee una puntuación de 0 (normal) a 4 (anómalo), proporcionando por tanto una puntuación diaria de entre 0 y 24 puntos. El objetivo del SOFA es crear un score simple, fiable, continuo, y fácil de obtener. Estas mediciones deben calcularse 24 horas después del ingreso en UCI y repetirse cada 48 horas. La media y las puntuaciones más altas son aquellos con mayor capacidad predictiva de mortalidad. Es un buen indicador pronóstico durante los primeros días de ingreso. Un aumento en la puntuación SOFA durante las primeras 48 horas de ingreso en UCI, es predictor de una tasa de mortalidad del 50% [3-9] (Tabla 1).
Tabla 1. Escala SOFA (Sepsis-related Organ Failure Assessment). Adaptado de SEMES (https://www.semes.org/wp-content/uploads/2020/01/Los-Nuevos-Criterios-De-Sepsis.pdf).
| SOFA (Sepsis related Organ Failure Assessment) | |||||
|---|---|---|---|---|---|
| Criterio | 0 | +1 | +2 | +3 | +4 |
|
Respiración PaO2/FIO2 (mm Hg) o SaO2/FIO2 |
>400 |
<400 221–301 |
<300 142–220 |
<200 67–141 |
<100 <67 |
|
Coagulación Plaquetas 103/mm3 |
>150 | <150 | <100 | <50 | <20 |
|
Hígado Bilirubina (mg/dL) |
<1,2 | 1,2–1,9 | 2,0–5,9 | 6,0–11,9 | >12,0 |
|
Cardiovascular Tensión arterial |
PAM ?70 mmHg | PAM <70 mmHg | Dopamina a <5 /Dobutamina a cualquier dosis | Dopamina a dosis de 5,1-15 o Epinefrina a ? 0,1 o Norepinefrina a ? 0,1 | Dopamina a dosis >15/Epinefrina > 0,1 /Norepinefrina a > 0,1 |
|
Sistema Nervioso Central Escala de Glasgow |
15 | 13–14 | 10–12 | 6–9 | <6 |
|
Renal Creatinina (mg/dL) o Flujo urinario (mL/d) |
<1,2 | 1,2–1,9 | 2,0–3,4 |
3,5–4,9 <500 |
>5,0 <200 |
PaO2: presión arterial de oxígeno; FIO2: fracción de oxígeno inspirado; SaO2, Saturación arterial de oxígeno periférico; PAM, presión arterial media; a). PaO2/ FIO2 es relación utilizada preferentemente, pero si no está disponible usaremos la SaO2/FIO2; b). Medicamentos vasoactivos administrados durante al menos 1 hora (dopamina y norepinefrina como ug/kg/min) para mantener la PAM por encima de 65 mmHg.
En el estudio de Seymour et al. [3] determinaron que la escala SOFA, en los casos de sospecha de infección en UCI, tiene una mayor validez predictiva que los criterios de SIRS. De esta forma, una puntuación mayor o igual a 2 sobre el valor SOFA basal pasa a ser un criterio de mortalidad importante (dependiendo del estado basal del paciente, entre 2 y 25 veces más mortalidad que aquellos con un cambio menor de 2 puntos en esta escala).
Quick SOFA (qSOFA)
Este score incluye exclusivamente criterios clínicos, estos son fáciles y rápidamente medibles en cualquier nivel asistencial, lo que permite facilitar la identificación y estratificación adecuada del riesgo de los pacientes desde el primer momento, consiguiendo disminuir la demora en el inicio del manejo apropiado del paciente séptico [4-9].
Los criterios clínicos del qSOFA son (Figura 1):
- Alteración del nivel de conciencia, definido como una puntuación en la escala de Glasgow ? 13.
- Tensión arterial sistólica ? 100 mmHg.
- Frecuencia respiratoria ? 22 rpm.

Figura 1. Escala q SOFA. Imagen extraída de https://anestesiar.org/2016/conferencia-internacional-de-consenso-en-sepsis-y-shock-septicoy-van-tres-2/
En el estudio Seymour et al. [3] determinaron que la escala qSOFA fuera del área de cuidados críticos tiene un valor predictivo superior a la escala de SOFA para detectar los casos sospechosos de infección.
National Early Warning Score (NEWS)
Los Early Warning Scores son herramientas clínicas diseñadas para alertar al personal médico sobre el deterioro clínico del paciente, se pueden aplicar a distintas patologías, aunque en el caso de la sepsis se consideran muy útiles. Desde su introducción hace 10 años, ha ido ganando popularidad. Aunque el sistema más conocido es el Royal College of Physicians National Early Warning Score (NEWS), hay otros sistemas disponibles como, el Modified Early Warning System (MEWS) o el Warning Early Systems Pediatrics (PEWS). Aunque los resultados son prometedores, todavía hay que ampliar su estudio en profundidad y así poder aplicar a cada población particular el mejor sistema [10].
La escala EWS, se basa en siete parámetros clínicos [10] (Tabla 2):
- Frecuencia respiratoria
- Saturación de oxígeno
- Temperatura
- Tensión arterial sistólica
- Frecuencia cardiaca
- Nivel de conciencia, que se clasifica en:
- Alerta: el paciente está completamente despierto, pero no necesariamente orientado, abrirá espontáneamente los ojos, responderá a la voz y tendrá la función motora intacta.
- Voz: el paciente responde de algún modo (a través de los ojos, la voz o el movimiento) la respuesta puede ser tan pequeña como un gemido o un ligero movimiento de las extremidades.
- Dolor: el paciente responde (nuevamente, a través de los ojos, la voz o el movimiento) después de producir algún estimulo doloroso.
- No responde: el paciente no proporciona respuesta ocular, de voz o motora ni a la voz ni al dolor.
Se evalúan los parámetros obteniendo una puntuación por cada uno, esta puntuación va de 0 a 20 puntos. Se consideran de “bajo riesgo” con 4 puntos, “riesgo intermedio” de 5 a 6 puntos, o si un parámetro puntúa con 3 puntos. Si la puntuación es 7 estaríamos ante un caso de “alto riesgo”, en este último supuesto sería necesario tener monitorizado al paciente de manera continua en la UCI. Kellet y Murray [11] observaron que a pesar de que la puntuación estuviera por debajo de 7 puntos los pacientes ingresados con una puntuación de 0 a 2 que elevan su puntuación de 3 puntos poseían una mortalidad diez veces mayor.
Tabla 2. Escala NEWS. Imagen extraída de CEBM (https://www.cebm.net/covid-19/should-we-use-the-news-or-news2-score-when-assessing-patients-with-possible-covid-19-in-primary-care/)
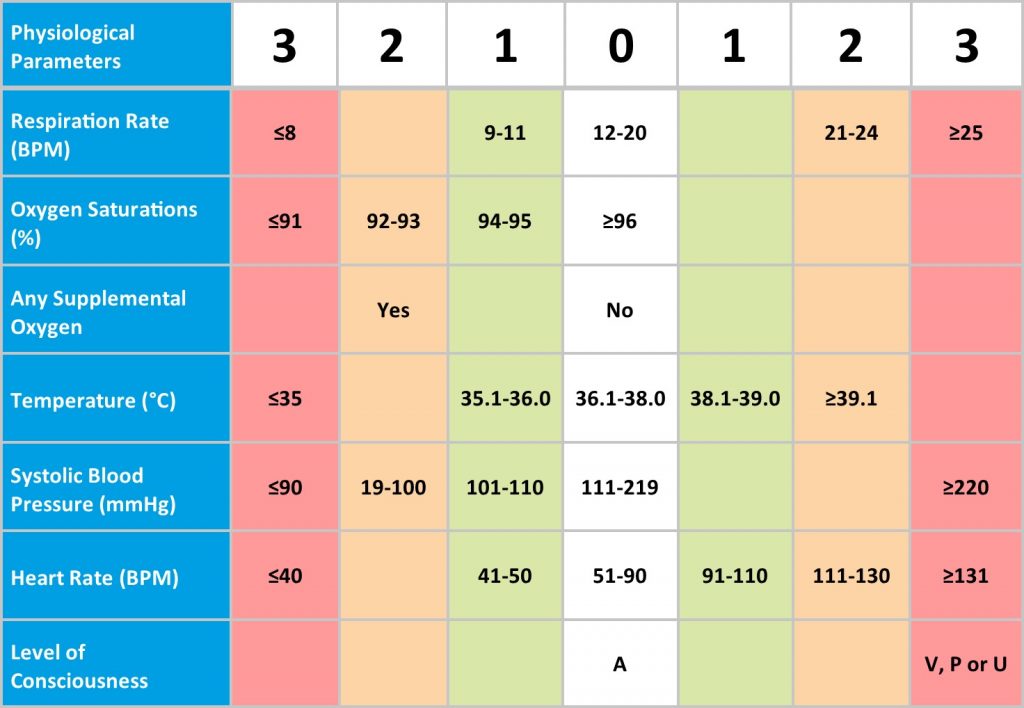
Se comprobó que esta escala tiene una aceptable potencia discriminativa y además sólo incluye parámetros clínicos, por lo tanto, puede realizarse tanto en el ámbito extrahospitalario como en los servicios de urgencias. Además, las escalas derivadas de EWS como National Early Warning Score (NEWS) o Modificated Early Warning Score (MEWS) presentan mejores resultados en cuanto a predicción de gravedad y mortalidad entre pacientes con sospecha de infección que la escala qSOFA [2].
Logistic Organ Dysfunction System: LODS
Es un sistema de evaluación similar en cierto modo a los anteriormente explicados, desarrollado para diseñar un método objetivo para evaluar la disfunción orgánica. En este caso con una formulación logística, se utilizan ecuaciones exponenciales sobre un algoritmo calculado a base de la puntuación obtenida. La escala LODS (Tabla 3), contiene parámetros analíticos, y tienen la limitación de que no se pueden usar en entornos extrahospitalarios, por lo cual su validez para el diagnóstico precoz se ve disminuida [2].
Tabla 3. Sistema LODS. Imagen extraída de Heldwein et al. [12].

Fue elaborado por Le Gall y su grupo en 1996, mediante el estudio en 137 UCIs, tanto médicas como quirúrgicas, de 12 países. Excluyendo pacientes quemados y con patología cardiaca tanto médica como quirúrgica [13].
Los valores de puntuación van de 0-5 puntos. Las variables se representan con órganos que van de más a menos peso en la expresión de las probabilidades de mortalidad del paciente. Así los de mayor peso son, el sistema cardiológico, neurológico y renal, que se evalúan hasta 5 puntos mientras que el sistema hematológico y el pulmonar podrían recibir como máximo 3 puntos y el hepático 1 punto en su peor situación. Se utiliza dentro de las primeras 24 horas de ingreso en UCI, con al menos una medida de las constantes empleadas. Si no pueden ser medidas, se deben utilizar los valores normales. Si existen varias medidas, se debe utilizar el peor valor. El sistema LOD tiene en cuenta tanto la gravedad relativa entre los sistemas de órganos como el nivel de gravedad dentro de un sistema de órganos.
Referencias
1. Angus DC, Linde-Zwirble WT, Lidicker J, Clermont G, Carcillo J, Pinsky MR. Epidemiology of severe sepsis in the United States: analysis of incidence, outcome, and associated costs of care. Critical care medicine 2001; 29(7):1303-1310.
2. Redondo-Gonzalez A, Varela-Patino M, Alvarez-Manzanares J, Oliva-Ramos JR, Lopez-Izquierdo R, Ramos-Sanchez C, et al. [Assessment of the severity scores in patients included in a sepsis code in an Emergency Departament]. Rev Esp Quimioter 2018; 31(4):316-322.
3. Seymour CW, Gesten F, Prescott HC, Friedrich ME, Iwashyna TJ, Phillips GS, et al. Time to Treatment and Mortality during Mandated Emergency Care for Sepsis. The New England journal of medicine 2017; 376(23):2235-2244.
4. Gyawali B, Ramakrishna K, Dhamoon AS. Sepsis: The evolution in definition, pathophysiology, and management. SAGE Open Med 2019; 7:2050312119835043.
5. Makic MBF, Bridges E. CE: Managing Sepsis and Septic Shock: Current Guidelines and Definitions. Am J Nurs 2018; 118(2):34-39.
6. Cecconi M, Evans L, Levy M, Rhodes A. Sepsis and septic shock. Lancet 2018; 392(10141):75-87.
7. Shankar-Hari M, Phillips GS, Levy ML, Seymour CW, Liu VX, Deutschman CS, et al. Developing a New Definition and Assessing New Clinical Criteria for Septic Shock: For the Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA 2016; 315(8):775-787.
8. Rello J, Valenzuela-Sanchez F, Ruiz-Rodriguez M, Moyano S. Sepsis: A Review of Advances in Management. Adv Ther 2017; 34(11):2393-2411.
9. Dias FS. Sepsis definitions. Rev Bras Ter Intensiva 2017; 29(4):520-521.
10. Churpek MM, Snyder A, Han X, Sokol S, Pettit N, Howell MD, et al. Quick Sepsis-related Organ Failure Assessment, Systemic Inflammatory Response Syndrome, and Early Warning Scores for Detecting Clinical Deterioration in Infected Patients outside the Intensive Care Unit. Am J Respir Crit Care Med 2017; 195(7):906-911.
11. Kellett J, Murray A. How to follow the NEWS. Acute Med 2014; 13(3):104-107.
12. Heldwein MB, Badreldin AM, Doerr F, Lehmann T, Bayer O, Doenst T, et al. Logistic Organ Dysfunction Score (LODS): a reliable postoperative risk management score also in cardiac surgical patients? J Cardiothorac Surg 2011; 6:110.
13. Le Gall JR, Klar J, Lemeshow S, Saulnier F, Alberti C, Artigas A, et al. The Logistic Organ Dysfunction system. A new way to assess organ dysfunction in the intensive care unit. ICU Scoring Group. JAMA 1996; 276(10):802-810.